L’examen clinique, (c’est-à-dire la description des symptômes, le recueil de l’histoire de la maladie et des antécédents, l’inspection, la palpation et l’auscultation) est indispensable lors d’une consultation en cardiologie. Mais les cardiologues ont aussi à leur disposition un grand nombre d’examens complémentaires que nous allons décrire pour comprendre à quoi ils servent et dans quelques cas les utiliser. Seuls les examens non-invasifs sont pratiqués dans le Centre Cœur & Santé Bernoulli. Les autres, qui nécessitent un plateau technique plus lourd, sont toutefois décrits. Il existe une hiérarchie dans ces examens, tous ne sont systématiquement utilisés.
-
Automesure tensionnelle
-
L’automesure à domicile doit se faire selon des règles strictes pour être interprétable : trois fois le matin après le réveil en position assise, trois fois le soir avant le coucher, toujours en position assise et pendant trois jours de suite. On effectue alors une moyenne de toutes ces mesures, qui ne doit pas dépasser 135/85 mmHg. Il est souvent utile de vérifier avec votre médecin ou avec les infirmières du centre, que vous faîtes correctement la manœuvre, et que votre appareil est fiable.
-
MAPA (mesure ambulatoire de la pression artérielle)
-
La MAPA permet l’enregistrement de la PA sur 24 h permettant ainsi de connaître les valeurs pendant le sommeil.
En pratique, l’appareil est posé au centre médical : il s’agit d’un brassard posé au bras relié à un boitier porté en bandoulière. Une fois paramétré, le brassard se gonfle ensuite automatiquement à intervalles réguliers le jour et la nuit, ce qui peut être un peu bruyant et interrompre votre activité car le bras doit être détendu pour que la mesure soit correcte. Vous rapportez ensuite l’appareil au cabinet après 24h, et les résultats sont analysés, et vous sont ensuite transmis et expliqués.
Ces mesures permettent de faire le diagnostic d’hypertension artérielle (HTA), mais aussi d’hypotension et de surveiller les effets de certains médicaments.
-
ECG de repos
-
La pose d’électrodes sur le thorax permet d’enregistrer votre cœur.
Cet examen très simple à pratiquer ne dure que quelques instants, et nous renseigne sur votre rythme, le fonctionnement global du cœur, et d’éventuels accidents passés.
Les ECG peuvent être imprimés sur papier, et comparés au cours du temps, nous permettant de suivre l’évolution du circuit électrique.
-
HolterECG
-
L’enregistrement peut être continu (Holter ECG) sur 24 h – 48 h voire plus, à la recherche d’évènements ponctuels (crise de tachycardie nocturne par exemple).
En pratique, la pose se fait au centre avec 5 électrodes (patchs autocollants) posées sur votre peau, reliées à un boitier discret porté en bandoulière. Le boitier ne fait pas de bruit et une fois paramétré, vous n’avez pas besoin de le toucher. Si vous porter un pull ou une veste large par-dessus, l’appareil est quasi-complètement invisible.
Vous pouvez vivre ensuite « normalement » : travail, loisirs, sommeil… afin d’enregistrer votre rythme cardiaque dans toutes les situations. Par contre, il ne faut pas prendre de douche pendant la durée du Holter ECG pour ne pas mouiller le matériel.
En cas d’évènement (palpitation ou malaise) pendant l’enregistrement, il est intéressant de bien noter l’heure pour pouvoir ensuite le confronter à la lecture des résultats.
Le boitier est ensuite remis au cabinet après 24h d’enregistrement (ou 48h ou plus en fonction de la durée prévue), les données sont analysées puis le résultat vous est transmis et expliqué.
Analyse des résultats -
ECG d’effort
-
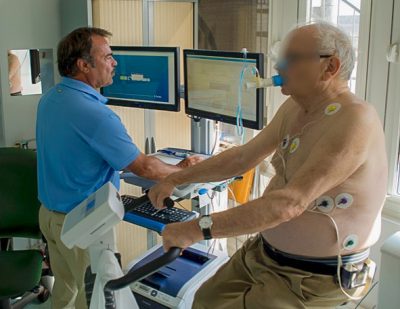
L’électrocardiogramme d’effort est indiqué dans tous les cas où il existe un symptôme uniquement à l’effort. Il permet de faire le diagnostic de maladie coronaire ou le dépistage d’un trouble du rythme, il apprécie aussi la sévérité de la plupart des maladies cardiaques. Il est aussi utilisé pour suivre l’état des artères après un accident coronarien.
En pratique, le médecin ou l’infirmière mesure votre pression artérielle au repos et pose des électrodes sur votre thorax pour surveiller l’électrocardiogramme en continu, puis vous pouvez débuter l’effort. Il s’agit d’un effort progressif, sur tapis roulant ou sur vélo d’appartement, qui doit être maximal à la fin de l’épreuve avec essoufflement et/ou atteinte de la capacité musculaire maximale, et surtout avec une accélération importante de la fréquence cardiaque. L’effort en lui-même dure entre 5 et 15 minutes en général, en fonction de la capacité physique de chacun.
Après l’effort, la surveillance est poursuivie pendant les quelques minutes de récupération.
Le médecin recherche des anomalies de votre électrocardiogramme au repos, à l’effort et en récupération, ainsi que l’évolution de votre pression artérielle (qui s’élève proportionnellement à l’effort) et vos symptômes (douleur thoracique, palpitation…)
-
ECG d’effort avec VO2 max
-
On peut coupler l’ECG d’effort à l’analyse des gaz respirés. Cela permet d’explorer en une seule fois les systèmes cardiologique, pulmonaire et musculaire. Cet examen permet, entre autres, de faire le diagnostic d’un essoufflement, mais aussi de proposer des critères d’entraînement en réadaptation cardiaque et pour les sportifs. C’est le meilleur examen pour évaluer la capacité fonctionnelle.
L’enregistrement des gaz expirés grâce à un tuba ou un masque permet de mesurer la consommation d’oxygène et de situer les seuils ventilatoires. Très utile en réadaptation cardiaque et en cardiologie du sport. En pratique, l’examen est réalisé comme un test d’effort mais avec enregistrement des gaz respirés grâce à un masque sur le visage ou un embout dans la bouche.
Information VO2 max – https://www.centre-coeur-et-sante.fr/wp-content/uploads/2019/03/Information-épreuve-deffort.pdf
-
Exploration électrophysiologique invasive
-
(non disponible dans le centre)
L’ECG peut être aussi être enregistré directement à l’intérieur du cœur, grâce à des sondes, pour explorer certains troubles du rythme et les traiter ou pour décider de la pose d’un stimulateur cardiaque.
-
Échographie transthoracique (ETT)
-
C’est une échographie au repos, en position allongée sur le côté gauche, elle dure une trentaine de minutes. L’examen est indolore, le médecin appuie une sonde sur le thorax après application d’un gel. Il peut être pratiqué chez les femmes enceintes et les enfants sans restriction car ce ne sont pas des rayons X.
Cet examen permet d’analyser l’anatomie du cœur, sa fonction de pompe cardiaque, et le fonctionnement des valves.
-
Échographie transoesophagienne (ETO)
-
À l’aide d’une sonde spéciale introduite dans l’œsophage après anesthésie locale ou générale, le médecin peut visualiser mieux certaines parties du cœur. L’ETO est utilisée dans certains cas pour étudier parfaitement les oreillettes, notamment dans le bilan d’AVC (non effectuée dans le centre).
-
Échographie d’effort
-
L’échographie peut être effectuée au cours d’un effort grâce à un vélo spécial incliné.
Cet examen couple l’échographie et le test d’effort, et nous renseigne de façon indirecte sur l’état des artères. On l’utilise également dans certains cas pour évaluer le fonctionnement des valves.
-
Écho-doppler vasculaire périphérique
-
On peut aussi étudier les vaisseaux périphériques pour dépister des plaques de cholestérol, notamment sur les carotides ou les jambes, un anévrisme de l’aorte abdominale ou une phlébite au niveau des membres inférieurs.
Il s’agit d’une échographie, qui se pratique en position allongée.
-
L’enregistrement du sommeil (polygraphie)
-
La polysomnographie est devenue un examen courant en cardiologie.
Le but de cet examen est de dépister une apnée du sommeil. En effet les apnées du sommeil, lorsqu’elles sont trop nombreuses, peuvent entrainer des troubles du rythme cardiaque ou de l’hypertension artérielle.
L’appareillage est posé lors d’une consultation en fin de journée, et vous débutez l’enregistrement à votre domicile. L’analyse des données recueillies permet de diagnostiquer une éventuelle apnée et de vous proposer des solutions adaptées.
-
Radiographie thoracique
-
La radiographie simple du thorax visualise la taille du cœur (gros cœur par exemple) et d’éventuelles anomalies pulmonaires, qui peuvent être en rapport avec la maladie cardiaque (œdème par exemple).
-
Scanner thoracique
-
Le scanner thoracique réalise des coupes virtuelles du thorax et analyse plus finement ses structures.
L’angioscanner des gros vaisseaux est un scanner couplé à une injection d’iode, qui étudie l’aorte et ses branches à la recherche d’un anévrisme (dilatation) ou d’une dissection (déchirure de la paroi). On peut aussi réaliser une angiographie des vaisseaux (artères et veines) périphériques.
-
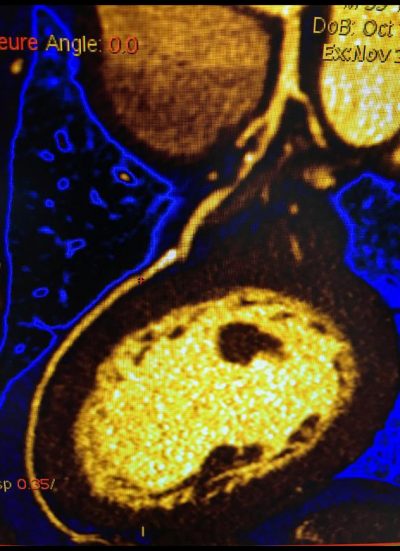
Scanner coronaire (ou coroscanner)
-
Ce scanner est plus spécialement dédié à l’analyse des artères coronaires. Il visualise leur trajet, détecte les plaques d’athérome, apprécie le rétrécissement éventuel qu’elles provoquent. Il nécessite une injection de produit de contraste iodé.
remerciements Dr Karam Souibri, cardiologue interventionnel, scanner et IRM cardiaque -
Score calcique
-
Ce score effectué par le scanner évalue le taux de calcification au niveau des coronaires et permet d’évaluer le risque d’accident cardiaque (infarctus, syndrome coronaire aigu). Supérieur à 400, le risque est élevé. Il ne nécessite pas d’injection de produit de contraste.
-
Coronarographie
-
L’angiographie des artères coronaires ou coronarographie s’effectue en montant des sondes jusqu’au niveau de l’origine des artères puis d’injecter un produit de contraste qui va permettre de visualiser l’intérieur de l’artère. On observe alors les rétrécissements éventuels et on peut alors dans la même procédure traiter ces lésions par dilatation puis pose d’un stent.
-
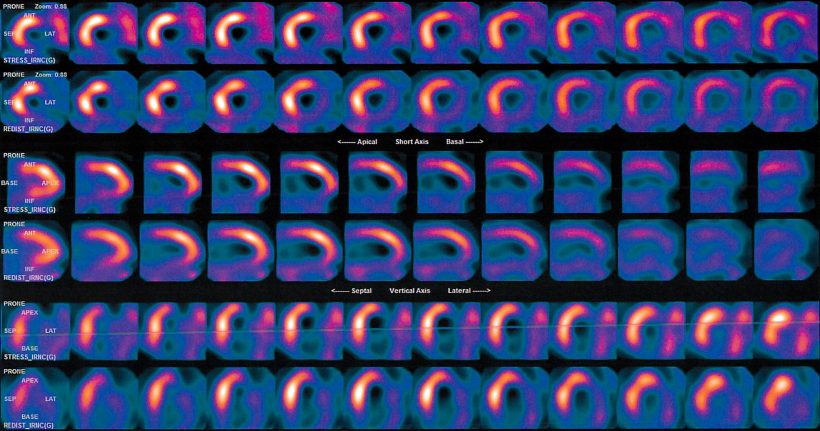
Scintigraphie myocardique
-
La scintigraphie myocardique étudie la répartition d’un traceur radioactif au niveau du cœur (marquage des parois). Elle permet de voir les zones ischémiques (mal irriguées) ou nécrosées (infarctus).
-
Scintigraphie pulmonaire
-
Cette scintigraphie permet de faire le diagnostic d’embolie pulmonaire en étudiant le rapport ventilation/perfusion.
-
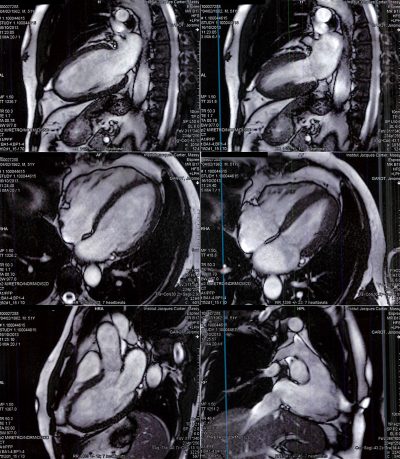
Imagerie par résonnance magnétique (IRM)
-
L’imagerie est obtenue en plaçant le corps dans un champ magnétique très puissant pendant une fraction de seconde puis en enregistrant l’énergie produite par la vibration des noyaux des atomes lorsqu’il reviennent à leur position initiale (comme une lame que l’on courbe et que l’on relâche brutalement).
L’IRM morphologique du cœur et des gros vaisseaux est très utile pour analyser le muscle cardiaque à la recherche d’une myocardite, d’une ischémie (mauvaise irrigation) ou d’une séquelle d’infarctus.
L’IRM cardiaque de stress utilise des médicaments pour stimuler le cœur et observer les variations des images obtenues. Elle est utile pour faire le diagnostic d’ischémie.
La mesure de la pression artérielle (PA)
Les appareils manuels ou automatiques permettent de mesure la pression artérielle au cabinet, mais aussi à domicile.
L’électrocardiogramme (ECG)
L’échographie cardiaque
L’échographie utilise le principe du radar (ultra-sons) pour visualiser les structures cardiaques. Si on ajoute l’application de l’effet Doppler, on peut visualiser et mesurer la vitesse des flux sanguins à l’intérieur du cœur et des vaisseaux.
Autres
Radiologie
(non disponible dans le centre)
Médecine nucléaire
(non disponible dans le centre)
Imagerie par résonance magnétique (IRM)
(non disponible dans le centre).